El absceso cerebral es una colección encapsulada de pus en el interior del cerebro, el diagnóstico del absceso cerebral es a menudo difícil de establecer al comienzo del curso de la enfermedad.
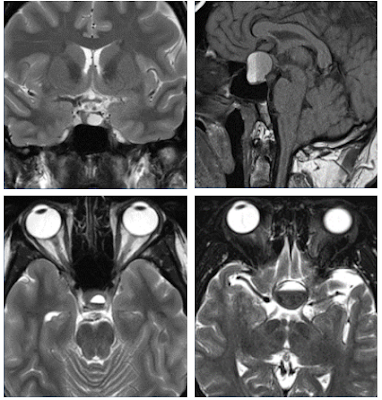
Este caso pertenece aun paciente de 35 años con cefalea y debilidad en el lado derecho, la RM (imágenes de la izquierda) muestra una lesión focal inespecifica en el lóbulo frontal
izquierdo con realce post contraste y edema vasogenico perilesional. La RM que se realiza por control 1 semana después (imágenes de la derecha) muestra como la lesión ha aumentado de tamaño y presenta un anillo de realce incompleto y delgado, también ha aumentado el edema vasogenico.
Las primeras imágenes de RM corresponden a la etapa de cerebritis tardía, debido a que no se le dio tratamiento antibiótico al paciente la RM que se realiza una semana más tarde muestra una formación de un absceso temprano con capsula delgada incompleta.
Abscesos Maduros
Si no reciben tratamiento estas lesiones progresan a abscesos maduros.
Estos se caracterizan como puede observarse en esta imagen de RM por ser colecciones con una capsula bien definida con un margen interno continuo y liso a diferencia de los tumores que suelen tener margenes nodulares gruesas.
La capsula tiende a ser más gruesa cerca de la sustancia gris ya que existe la vascularización más rica en esta localización.
Los hallazgos clave para el diagnostico de un absceso maduro son:
- Una capsula de baja señal en la secuencia T2 debido a la presencia de colágeno y radicales libres.
- Un margen interno liso y suave en las imágenes post contraste
- Restricción en la difusión (alta señal en la secuencia de difusión, baja señal en el mapa de ADC)
- Las imágenes de perfusión no son necesarias, sin embargo, si se realizan van a mostrar disminución de la misma
En las lesiones desmielinizantes como en esclerosis múltiple, suele haber un realce en anillo incompleto.
En los abscesos maduros hay realce en anillo con un borde interno liso.
En las lesiones tumorales suele haber realce periférico nodular grueso e irregular.
Complicaciones
Un absceso inadecuadamente tratado puede romperse hacia el sistema ventricular causando ventriculitis, que es la extensión de material purulento hacia los ventrículos.
Abscesos vs Metástasis
Algunas metástasis pueden simular abscesos, sin embargo, si se tiene en cuenta la historia del paciente puede descartarse los abscesos como en este paciente que tenia cáncer de pulmón. Incluso algunas lesiones metastasicas pueden presentar restricciones en la difusión.
Para diferenciar un absceso de una metástasis hay que tener en cuenta que los abscesos tienen una capsula hipointensa en T2, un margen interno liso y puede presentar lesiones satélite.
Referencias:
- http://www.cun.es/enfermedades-tratamientos/enfermedades/absceso-cerebral
- http://www.medigraphic.com/pdfs/medsur/ms-2002/ms024f.pdf
- http://apps.arrs.org/Neuroradiology/Home/View?id=7